من نزف الدم إلى الإعاقة.. كيف خذلت منظومة الصحة مرضى الهيموفيليا بمصر؟.. 10 آلاف مصاب وقرارات العلاج على نفقة الدولة لا تكفي ثمن حقنة

في الوقت الذي تتباهى فيه التقارير الدولية بتوفر بروتوكولات العلاج الوقائي، يواجه مرضى نزف الدم الوراثي في مصر «الهيموفيليا» واقعًا مغايرًا؛ حيث تتحول حياة المريض إلى سباق مع الزمن بين نزيف مفاجئ وقرار إداري قد يستغرق شهورًا.
نزيف...؟! نعم، نزيف لا يتوقف أو إعاقة دائمة، تصل أحيانًا إلى الوفاة، هي مأساة يعيشها نحو 10 آلاف مريض مصري مسجلين في قواعد البيانات الرسمية تحت مسمى مرضى أمراض النزف الوراثي المعروف بـ«الهيموفيليا».
العلاج بسيط ومعروف، لكنه للأسف غير متاح، وكم من مريض توفي أو عاش معاقًا لعدم توافر حقنة واحدة.
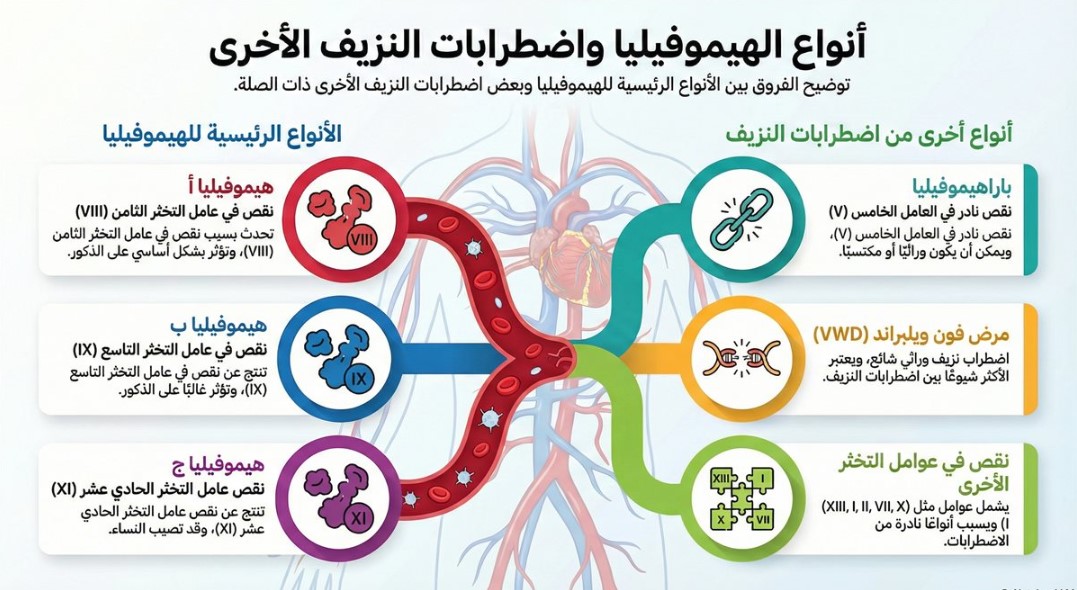
والهيموفيليا مرض نادر، يعد من الأمراض الوراثية في مصر، ضمن قائمة من 7000 مرض وراثي نادر عالميًا حددتها منظمة الصحة العالمية، ويقصد به نزيف بسبب نقص أحد عوامل التجلط، ويصيب المرض الذكور في الغالب، بينما تنقل الأم الحاملة للجين المرضي الإصابة إلى أبنائها الذكور، في حين ينقل الأب المصاب الجين إلى بناته دون الذكور.
التحقيق تم إنتاجه ضمن المنحة التدريبية المتقدمة في إنتاج المحتوى المعزز بالبيانات واستخدام تطبيقات الذكاء الاصطناعي، التي نظمتها مؤسسة هيكل للصحافة العربية، ونقابة الصحفيين، وشارك فيها 26 صحفيًا، من مختلف الصحف المصرية.
ويرصد هذا التحقيق أزمة علاج مرضى الهيموفيليا واضطرابات النزف الوراثية في مصر، من خلال الربط بين البيانات الرسمية المحلية والدولية، والقصص الإنسانية لمرضى يدفعون ثمن فجوة تطبيق القانون، وتأخر القرارات العلاجية، وغياب العلاج الوقائي المعتمد عالميًا.
استنادًا إلى بيانات "الاتحاد العالمي للهيموفيليا" لعامي 2024 و2025، وبالتقاطع مع الواقع المحلي، يكشف هذا التحقيق الفجوة الهائلة بين تكلفة العلاج التي تصل لمئات الآلاف، ودعم حكومي لا يتجاوز 6 آلاف جنيه، وكيف تحول "البتر" إلى حل بديل في ظل غياب "التكويد" العلاجي.
ورغم وجود إطار قانوني يضمن حق العلاج، تكشف البيانات أن المرضى خاصة الخاضعين لنظام العلاج على نفقة الدولة لا يحصلون إلا على دعم مالي لا يغطي تكلفة حقنة واحدة، ما يؤدي إلى نزيف متكرر، إعاقات دائمة، وأحيانًا وفيات يمكن تفاديها.

محمد صابر.. حين تبتر الدولة أطراف مواطنيها بـ "الإهمال"
في محافظة البحيرة، لم يكن الشاب محمد صابر يعلم أن "حقه الدستوري" في العلاج سيكون هو السبب في فقدان أطرافه.
محمد، المصاب بالهيموفيليا (نقص عامل التجلط التاسع Factor IX)، لم يفقد قدمه في حادث سير أو معركة، بل فقدها داخل أروقة المنظومة الصحية.
كان محمد يتلقى جرعات "علاجية" لا "وقائية"، وهي سياسة تقوم على رد الفعل بعد وقوع النزيف لا منعه.
وبسبب النقص المزمن في الأدوية والبيروقراطية في قرارات العلاج على نفقة الدولة، تحول النزيف المتكرر في مفاصله إلى تآكل كامل، انتهى بقرار طبي مرعب وهو "البتر".
لم تتوقف المأساة عند الساق الأولى، بل امتدت للثانية، واليوم يواجه محمد خطر فقدان ذراعه، ليتحول من شاب في مقتبل العمر إلى إنسان تُستكمل إعاقته «رسميًا» وتحت لافتة «العلاج على نفقة الدولة».
محمد ليس حالة فردية، بل هو "النموذج الصارخ" لخلل المنظومة؛ فهو يمثل آلاف المرضى الذين تتأرجح حياتهم بين حقنة يبلغ ثمنها 124 ألف جنيه للعلاج الوقائي وقرار حكومي هزيل بقيمة 6 آلاف جنيه فقط كل ستة أشهر، مبلغ لا يكفي حتى لتغطية تكاليف الانتقال للمستشفى في بعض الأحيان.
خريطة النزف: مصر في صدارة القائمة العربية
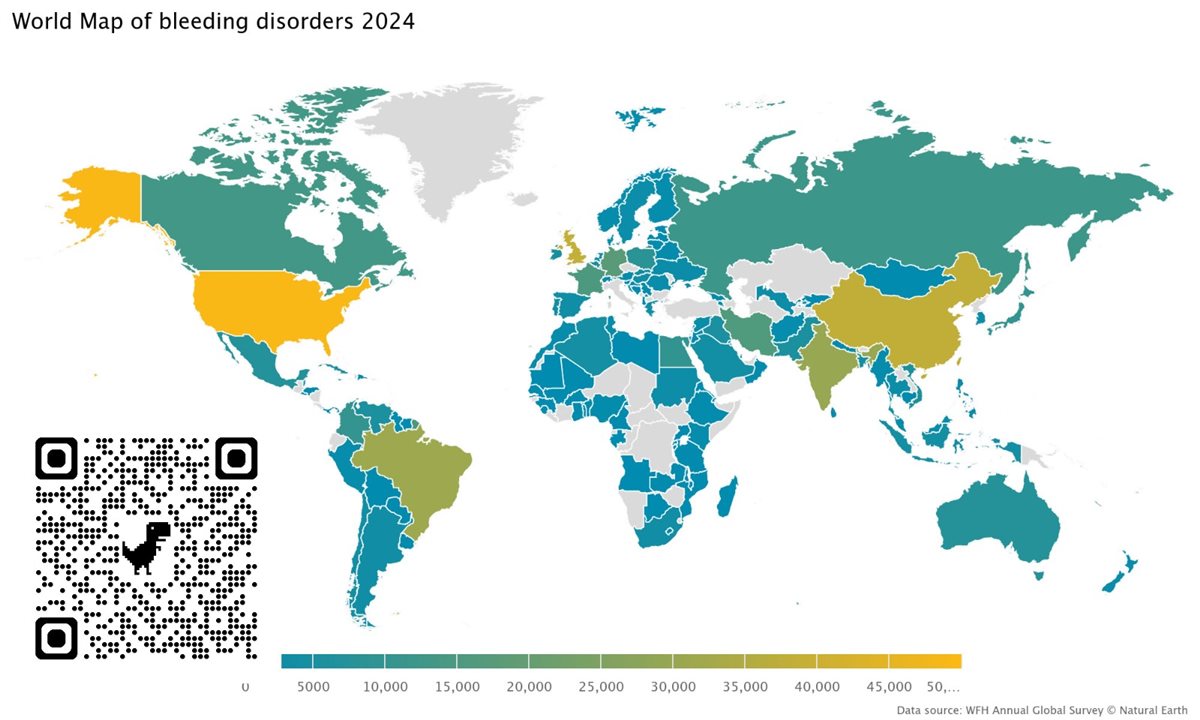
وفقًا لـ "المسح العالمي السنوي 2024" الصادر عن الاتحاد العالمي للهيموفيليا في أكتوبر 2025، فإن العالم يضم أكثر من 459 ألف مريض مشخص، وفي هذا المشهد، تبرز مصر كواحدة من أعلى الدول العربية من حيث عدد الإصابات المسجلة.
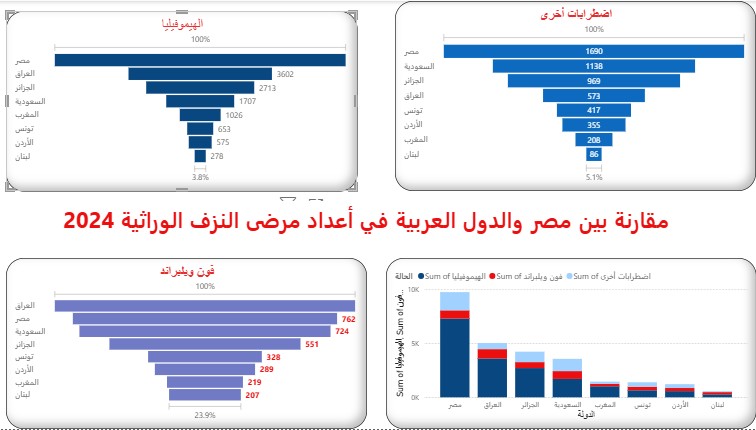
تشير البيانات الرسمية لجمعية أصدقاء مرضى النزف إلى أن عدد المصابين المسجلين في مصر بلغ نحو 9756 مريضًا في عام 2024، صعودًا من 9089 حالة عام 2023، ومقابل 9028 حالة في عام 2022، هذا التزايد ليس مجرد زيادة في أعداد المرضى، بل هو نتاج تحسن نسبي في أدوات التشخيص، يقابله عجز في أدوات العلاج.
ما يقارب الـ 10 آلاف حالة هم المسجلون رسميًا في دفاتر الدولة، فكم حالة سقطت من هذه الدفاتر وتعاني مرار الألم ولا تعلم الدولة عنها شيئا؟!
 الفئات العمرية لمصابي الهيموفيليا في مصر" width="1076" height="589">الفئات العمرية لمصابي الهيموفيليا في مصر">
الفئات العمرية لمصابي الهيموفيليا في مصر" width="1076" height="589">الفئات العمرية لمصابي الهيموفيليا في مصر">تظهر الأرقام أن 51% من المرضى يقعون في الفئة العمرية المنتجة (19-44 عامًا)، مما يعني أن إعاقة هؤلاء المرضى بسبب غياب العلاج ليست مأساة إنسانية فحسب، بل هي "خسارة اقتصادية" فادحة للدولة التي تفقد قوة عاملة شابة كان يمكنها الإنتاج لو حصلت على حقنة وقائية.
لعبة الأرقام: علاج بـ 124 ألفًا ودعم بـ 6 آلاف
تكمن جوهر الأزمة في مصر في الفوارق المادية المرعبة، إذ ينقسم علاج الهيموفيليا إلى مسارين هما: العلاج الوقائي وهو "الاستباقي" الذي يمنع حدوث النزيف من الأساس، ويصل ثمن الجرعة الواحدة منه (مثل عقار هيمليبرا) إلى نحو 124 ألف جنيه.
والمسار الثاني العلاج عند اللزوم (العويضي أو العلاجي): وهو "رد الفعل" بعد وقوع النزيف، وتصل تكلفة الحقنة الواحدة منه إلى 12 ألف جنيه (بحسب أسعار يناير 2026).
في المقابل، تمنح الدولة المريض قرارًا على نفقة الدولة بقيمة 6 آلاف جنيه كل 6 أشهر، هذه المعادلة الحسابية تعني ببساطة أن الدولة تطلب من المريض أن ينزف بصمت، لأن الدعم المخصص له لا يغطي حتى نصف ثمن حقنة واحدة من النوع العلاجي، ولا يمت بصلة لتكلفة الوقائي.

وأوضحت الدكتورة ماجدة رخا، رئيسة جمعية أصدقاء مرضى النزف، أن التأمين الصحي في مصر يغطي العلاج الوقائي والتعويضي للمرضى حتى سن 18 عامًا، بينما يقتصر علاج المرضى الأكبر سنًا على العلاج التعويضي فقط من خلال قرارات العلاج على نفقة الدولة.
وأضاف: "هذه السياسة تتجاهل حقيقة اقتصادية بسيطة؛ العلاج الوقائي رغم تكلفته الظاهرية، يوفر على الدولة مليارات الجنيهات التي تُنفق لاحقًا على العمليات التصحيحية، وعلاج الإعاقات الدائمة، وصرف معاشات العجز.
تكلفة المرض: أرقام تفوق القدرة الفردية
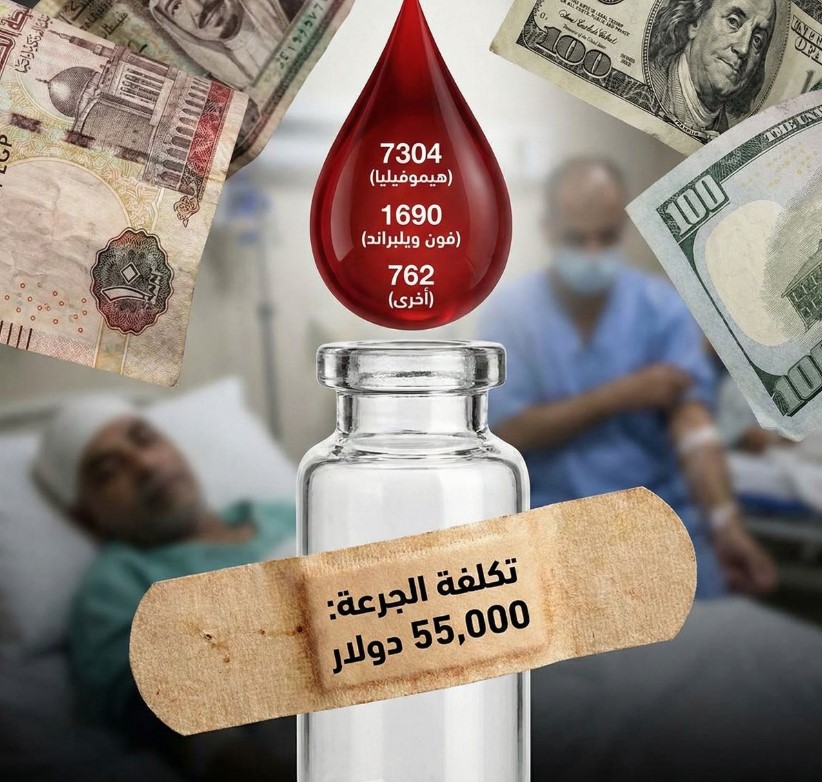
وتشير تقارير عالمية إلى أن علاج الهيموفيليا؛ يحتاج إلى قدرات مادية تفوق قدرة المواطن في أي دولة، إذ تصل تكلفة الجرعة الواحدة من فاكتور 7 عالميًا، حتى مع الدعم الحكومي في بعض المستشفيات، إلى نحو 55 ألف دولار، بينما يبلغ متوسط تكلفة جرعة فاكتور 8 نحو 11500 دولار، وقد تصل إلى 90 ألف دولار في الحالات غير المغطاة. أما العلاج الجيني لحالات هيموفيليا (B)، فتصل تكلفته إلى نحو 3.5 مليون دولار للحالة الواحدة.

وتشير هذه الأرقام إلى أن متوسط التكلفة السنوية التي قد يتحملها المريض مباشرة لعلاج اضطرابات النزف الوراثية قد يصل إلى نحو 300 ألف دولار، ما يجعل العلاج دون دعم حكومي أو تأميني أمرًا شبه مستحيل.

بينما يشير تقرير الاتحاد العالمي عن عام 2024 إلى أن مصر تقع ضمن إقليم شرق المتوسط، وهي من الدول التي تحقق تقدمًا في تحديد هوية المرضى والوصول إلى العلاج الوقائي، حيث تعتمد في علاجها بشكل أساسي على المشتقات البلازمية.
أزمة "التكويد": الموت بسبب "رقم غير مسجل"
واحدة من أخطر العقبات التي كشفها التحقيق هي عدم "تكويد" بعض عوامل التجلط الأساسية في منظومة العلاج الحكومية. فعلى سبيل المثال، يحتاج نحو 20% إلى 30% من المرضى إلى "عامل التجلط السابع" (Factor VII) بسبب تكوين أجسادهم لأجسام مضادة تمنع استجابتهم للعلاجات التقليدية.
هذا العامل (فاكتور 7) غير "مكود" بشكل كافٍ في قوائم نفقة الدولة، مما يضع المريض في مأزق مميت.
تروي الدكتورة ماجدة رخا قصة طفل أصيب بنزيف حاد في المخ وكان يحتاج لهذا العامل تحديدًا؛ ولأن المنظومة الرسمية لم توفره، اضطرت الجمعية لجمع تبرعات بقيمة 750 ألف جنيه لإنقاذ حياته.
السؤال هنا: كم طفلًا لا يجد جمعية تسانده في لحظة النزف القاتل؟
وعود الوزير.. حبرٌ على ورق الميزانية
وحول الوعود الحكومية، أشارت إلى إعلان وزير الصحة والسكان، الدكتور خالد عبد الغفار، خلال الاحتفال باليوم العالمي للهيموفيليا في أبريل 2024، عن شمول جميع المرضى بالعلاج الوقائي، إلا أن هذا الإعلان لم يُترجم إلى تطبيق فعلي بسبب قيود الميزانية، إذ لم يُنفذ القرار إلا على نطاق ضيق جدًا تحت سن 18 عامًا في التأمين الصحي، بينما ظل مرضى نفقة الدولة من البالغين يعانون الأمرين.
واستنكرت رخا هذا التبرير، مؤكدة أن تكلفة علاج الهيموفيليا أقل مقارنة بأمراض مزمنة أخرى أو الأورام، فضلًا عن أن العلاج الوقائي يحمي المرضى من الإعاقة ويحولهم إلى أفراد منتجين في المجتمع.

وفاة 7 حالات خلال 2025
النتائج كانت كارثية؛ حيث سجلت مجموعات دعم المرضى على مواقع التواصل الاجتماعي وفاة 7 حالات خلال عام 2025، بسبب تأخر صدور قرارات العلاج أو نقص الأدوية في الصيدليات الحكومية، العدد قد يفوق المذكور فكم من مريض توفي دون أن ينعاه أحد على الفيسبوك؟!

أهم المطالب العاجلة التي يجب على الحكومة تبنيها وحلها
وعن أهم المطالبة العاجلة التي يجب على الحكومة تبنيها وحلها، أشارت «رخا» إلى أن على رأسها تطبيق قانون 10 لسنة 2018 الذي ساوي بين المرضى المؤمن عليهم بغير المؤمن عليهم بموجب كارت الخدمات حتى يكون هناك عدالة ومساواة في العلاج لجميع المواطنين.
وثاني هذه المطالب، حل مشكلة تكويد فاكتور 7 للمرضى الذين لديهم أجساد مضادة، وهم نسبتهم ليست قليلة إذ تتراوح بين 20 و30% من الحالات، ويجب حل مشكلة عدم توافر فاكتور 7 لأن حدوث النزيف قد يؤدي إلى الوفاة، فضلًا أن تكويد عامل ويلبراند للسيدات النازفات والفتيات وهم عددهم كبير ويتعرضون للنزف الشهري والعلاج غير مكود، فهم يتعرضون للنزف لأنهم لا يجدون أي مصدر للعلاج.
وقالت «رخا» إن تشخيص الهيموفيليا يحتاج إلى تحليل دقيق لتحديد مدى شدة المرض ونسبة الفاكتور، ولا يوجد إلا معملين فقط معتمدين على مستوى الجمهورية، هما الإدارة المركزية للمعامل ومعمل مستشفى الشبراويشي، وهو ما يشكل عب على المواطنين في المحافظات البعيدة، لذلك نطالب بضرورة تدريب أطباء المعامل على مستوى الجمهورية حتى لو بعمل التشخيص المبدئي، وتأكيده في المعامل المركزية.

القضاء.. الملاذ الأخير والمرّ
عندما تغلق الوزارة أبوابها، يفتح المحامون دفاترهم؛ يؤكد عبد اللطيف رضوان، محامٍ ووالد طفل مصاب، أن اللجوء للقضاء أصبح فرضًا لا خيارًا. لكن عدالة المحاكم بطيئة بطبعها أمام سرعة النزف.
يوضح رضوان المسار القضائي، أن تكلفة الدعوى: تتراوح بين 250 إلى 500 جنيه رسوم ودمغات، فضلًا عن أتعاب المحامي، ومدة التقاضي من 6 إلى 10 أشهر للحصول على حكم، بينما تحتاج مرحلة التنفيذ شهران إضافيان لإعلان الهيئة وتقديم مذكرات التنفيذ.
وأضاف أنه بصفته محام ووالد حالة مصابة بالهيموفيليا، فإن المعلن على مجموعات المرضى على مواقع التواصل الاجتماعي، هو صدور حكم في أسيوط و3 أحكام في المنيا، بينما مازالت المحاكم تنظر نحو 41 قضية على مستوى الجمهورية رفعت ضد هيئة التأمين الصحي ووزارة الصحة.
وقال إن المفارقة المؤلمة هي أن المريض قد يحصل على حكم قضائي بـ "العلاج الوقائي"، لكن التأمين الصحي قد يماطل في التنفيذ، أو يصطدم المريض بمشكلة أخرى وهي كارت الخدمات المتكاملة، فالعلاج الوقائي يجعل التحاليل تظهر "طبيعية"، مما يؤدي لرفض منح المريض الكارت الذي يضمن له حقوقًا أخرى، ليجد المريض نفسه مخيرًا بين: أن يظل مريضًا ونازفًا ليحصل على امتيازات الإعاقة التي على رأسها العلاج على نفقة الدولة، وذلك خوفًا من تردي وضعه الصحي في أي وقت، والخيار الثاني أن يعالج نفسه ويُحرم منها.
أدهم.. النزيف الذي يطال الروح
الهيموفيليا لا تهاجم المفاصل فقط، بل تنهش الاستقرار النفسي. أدهم، شاب مصاب بمرض "فون ويلبراند" (أحد أنواع اضطرابات النزف)، عاش سنوات متعايشًا مع مرضه، حتى جاءت لحظة "الارتباط".
يحكي أدهم بمرارة عن لحظة نزيف لثته المفاجئ في مطعم عام أمام خطيبته: "لم يكن الوجع هو المشكلة، بل نظرة الشفقة في عيون الناس، وخوف خطيبتي الذي تحول إلى قيد نفسي".
غياب العلاج الوقائي المنتظم جعل أدهم يشعر بأنه قنبلة موقوتة قد تنفجر نزيفًا في أي لحظة اجتماعية، مما يهدد استقرار بيوت قيد الإنشاء.

صرخات من المحافظات: الفيوم وأسوان والبحيرة
البيانات الجغرافية تشير إلى تمركز المأساة في المحافظات البعيدة عن العاصمة:
في الفيوم: "عمر" (40 عامًا) أصبح عاطلًا تمامًا عن العمل، يعيش على مساعدات الجيران لأن مفاصله "تخشبت" بسبب نزيف سنوات لم يجد له علاجًا وقائيًا.
في أسوان: رحلة عذاب تمتد لألف كيلومتر تقطعها الأمهات للوصول لمستشفيات القاهرة لإجراء تحاليل "عوامل التجلط" التي لا تتوفر في معامل الأقاليم، حيث لا يوجد سوى معملين فقط على مستوى الجمهورية هما الإدارة المركزية للمعامل ومعمل مستشفى الشبراويشي.
في البحيرة: أمهات يرتجفن عند رؤية "كدمة" زرقاء على جسد رضيع، لأن التشخيص النهائي لا يبدأ إلا بعد 6 أشهر، وهي شهور من الرعب الخالص.
الخلاصة: هل ننتظر حتى ينزف الجميع؟
إن أزمة الـ 10 آلاف مريض هيموفيليا في مصر هي اختبار حقيقي لإنسانية المنظومة الصحية وكفاءتها الاقتصادية، التي تبدأ بتطبيق قانون 10 لسنة 2018.
الأرقام التي استعرضناها تثبت أن الدولة تنفق "أضعاف" ثمن الوقاية على "علاج النتائج الكارثية" للإهمال.

التوصيات التي يفرضها الواقع والبيانات
التكويد الفوري: إدراج جميع عوامل التجلط (خاصة فاكتور 7 و9) ضمن أكواد نفقة الدولة بأسعارها الحقيقية لعام 2026.
تفعيل العلاج الوقائي للبالغين: تطبيق وعد وزير الصحة بشمول من هم فوق الـ 18 عامًا بالعلاج الوقائي لتقليل نسب الإعاقة.
لامركزية التشخيص: توفير معامل متخصصة في المحافظات الكبرى (الدلتا والصعيد) بدلًا من حصرها في جهتين فقط بالقاهرة.
وأخيرًا بين حقنة الـ 124 ألفًا وقرار الـ 6 آلاف، تسيل دماء مصريين كان يمكن حمايتهم بـ "جرة قلم" إدارية شجاعة. فهل تتحرك الميزانية قبل أن تتحول حالة محمد صابر القادمة من بتر قدم إلى فقدان حياة؟
